Krwawienie z żylaków przełyku - wytyczne polskie (2014): Różnice pomiędzy wersjami
m (Gpool przeniósł stronę Krwawienie z żylaków przełyku do Żylaki przełyku) |
Nie podano opisu zmian |
||
| (Nie pokazano 12 pośrednich wersji utworzonych przez tego samego użytkownika) | |||
| Linia 1: | Linia 1: | ||
'''Zapobieganie i leczenie krwawień z żylaków''' - rekomendacje Grupy Roboczej Konsultanta Krajowego w dziedzinie gastroenterologii uzupełnione informacjami z piśmiennictwa. | |||
przełyku | == Rozpoznanie żylaków przełyku i krwawienia == | ||
Podstawą rozpoznania żylaków przełyku jest wykonanie gastroskopii. | |||
U wszystkich pacjentów z marskością wątroby należy wykonać gastroskopię w celu ewentualnego potwierdzenia obecności żylaków przełyku lub żołądka. Kolejne, kontrolne gastroskopie powinny być wykonywane w następujących odstępach czasu: | |||
*co 3 lata u pacjentów ze skompensowaną marskością wątroby, bez żylaków w ostatnim badaniu | |||
*co 2 lata w przypadku stwierdzenia małych żylaków | |||
*co roku w przypadku dekompensacji marskości wątroby | |||
W endoskopowej ocenie żylaków zalecane jest stosowanie skali 3-stopniowej: | |||
*małe (do 5 mm), o prostym przebiegu, nieznacznie uniesione ponad powierzchnię błony śluzowej | |||
*średnie, kręte, zajmujące mniej niż 1/3 światła przełyku | |||
*duże, zajmujące ponad 1/3 światła przełyku | |||
W praktyce można podzielić żylaki na małe (do 5 mm) i duże (ponad 5 mm). | |||
Objawy aktywnego bądź przebytego krwawienia: | |||
*aktywne krwawienie z żylaka | |||
*zmiana typu "białego czopa" (czop fibrynowy) na żylaku | |||
*skrzep widoczny na żylaku | |||
*brak innych niż żylaki zmian, które mogłyby być źródłem krwawienia | |||
== Ocena ryzyka krwawienia z żylaków przełyku u pacjenta z marskością wątroby == | |||
Ryzyko krwawienia z żylaków przełyku u pacjenta z marskością wątroby bez żylaków w chwili badania wynosi 2% na rok. Jeśli obecne są małe żylaki wzrasta ono do 5%, a przy żylakach dużych - do 15% na rok. Czynniki ryzyka wystąpienia pierwszego krwawienia z żylaków: | |||
*wielkość żylaków (duże, a nie średnie czy małe) | |||
*oznaki zagrażającego krwawienia na powierzchni żylaków w postaci czerwonych pręg i punktów (nawet w przypadku małych żylaków) | |||
wątroby | *zaawansowana niewydolność wątroby (klasa B lub C w [[klasyfikacja Childa-Turcotte'a-Pugh|klasyfikacji Childa-Turcotte'a-Pugh]], niezależnie od wielkości żylaków | ||
*wysokie ciśnienie w żyle wrotnej lub wątrobowy gradient ciśnienia żylnego (HVPG) > 12 mmHg | |||
Wystąpienie '''przynajmniej jednego''' z tych czynników jest wskazaniem do wdrożenia pierwotnej profilaktyki krwawienia z żylaków. Niezależnym czynnikiem ryzyka krwawienia z żylaków jest też wirusowa bądź alkoholowa etiologia marskości. | |||
== Zapobieganie pierwszemu krwawieniu z żylaków == | |||
[[Plik:Schemat prof zyl.png|550px]] | |||
[[Media:Schemat profilaktyka żylaków.pdf|Pobierz jako PDF]] | |||
'''Nie''' zaleca się stosowania nieselektywnych β-blokerów dla zapobiegania powstawaniu żylaków przełyku u pacjentów z marskością wątroby. W przypadku rozpoznania '''małych''' żylaków przełyku, nieselektywne β-blokery powinny być stosowane jedynie u pacjentów z dużym ryzykiem krwawienia. Pacjenci z '''dużymi''' żylakami wymagają prewencji pierwotnej krwawienia z zastosowaniem nieselektywnych β-blokerów. | |||
Dawkowanie β-blokerów: | |||
*Propranolol: dawka początkowa 2 x 20 mg/d, następnie zwiększanie do maksymalnej tolerowanej dawki bądź 2 x 160 mg/d. Można podawać preparat o przedłużonym działaniu raz dziennie, wieczorem. | |||
się | *Karwedilol (znacznie obniża ciśnienie tętnicze, więc preferowany jest u pacjentów z nadciśnieniem): dawka początkowa 6,25 mg/d, zwiększana stopniowo do 12,5 mg/d. | ||
krwawienia. | |||
Leczenie β-blokerem nie powinno być przerywane. U leczonych pacjentów '''nie ma potrzeby''' wykonywania okresowych gastroskopii. | |||
U pacjentów, którzy nie tolerują leczenia β-blokerami '''zaleca się''' opaskowanie żylaków przełyku, jako prewencję pierwotną krwawienia. Po profilaktycznym opaskowaniu żylaków kontrolne gastroskopie powinny być wykonywane co 6 miesięcy. | |||
'''Nie''' zaleca się stosowania w prewencji pierwotnej krwawienia z żylaków nitratów, skleroterapii ani TIPS. W profilaktyce pierwotnej '''nie należy''' też łączyć leczenia β-blokerami i opaskowania. | |||
== Leczenie krwawienia z żylaków przełyku lub żołądka == | |||
#Zabezpieczenie dróg oddechowych. Intubację dotchawiczą należy rozważyć u pacjentów z: | |||
#*Zaburzeniami świadomości | |||
#*Masywnym krwotokiem wymagającym pilnej endoskopii | |||
#Próba stabilizacji układu krążenia. | |||
#*Dostęp dożylny powinien być zabezpieczony przez dwa cewniki o dużej średnicy | |||
#*Średnie ciśnienie krwi powinno być utrzymywane w zakresie 80-100 mmHg, a częstość tętna ≤ 100 | |||
#*W przypadku przetaczania krwi stężenie hemoglobiny/hematokryt nie powinny przekraczać 7-8 g%/25% (należy jednak uwzględnić wiek chorego i choroby współistniejące) | |||
#*'''Nie należy''' podawać świeżo mrożonego osocza ani koncentratu płytek krwi w celu korekcji zaburzeń krzepnięcia | |||
#Od chwili pojawienia się objawów krwawienia z górnego odcinka przewodu pokarmowego należy podawać leki wazoaktywne | |||
#*Somatostatyna (u pacjentów starszych, z chorobami serca): bolus 250 μg i.v., następnie wlew 250-500 μg/h | |||
#*Oktreotyd: bolus 50 μg i.v., następnie wlew 50 μg/h | |||
#*Terlipresyna: 2 mg i.v. co 4 godziny przez 24-48 h, następnie 1 mg co 4 h | |||
#*Podawanie leku powinno być przerwane po wykluczeniu krwawienia z żylaków; w przeciwnym razie powinno być kontynuowane tak, by trwało łącznie 3-5 dni. Po przerwaniu podawania leku wazoaktywnego należy włączyć do leczenia β-bloker. | |||
#U każdego pacjenta z marskością wątroby i krwawieniem z górnego odcinka przewodu pokarmowego należy wdrożyć profilaktykę antybiotykową trwającą do 7 dni | |||
#*fluorochinolony dożylnie lub doustnie, np. ciprofloksacyna 400 mg/d i.v. lub norfloksacyna 2 x 400 mg p.o. (klasa A w klasyfikacji C-T-P) | |||
#*ceftriakson dożylnie, 1-2 g/d i.v. (klasy B i C) | |||
#Tak szybko, jak to tylko możliwe (ale nie później niż po 12 h od przybycia pacjenta do szpitala) należy wykonać badanie endoskopowe. Zawsze należy wziąć pod uwagę intubację dotchawiczą przed badaniem. | |||
#*Wykonanie badania powinno być poprzedzone podaniem leku wazoaktywnego i antybiotyku | |||
#*W celu ułatwienia znalezienia źródła krwawienia innego niż żylaki przełyku, należy przed badaniem podać erytromycynę (250 mg w ok. 15-20-minutowym wlewie; gastroskopia powinna odbyć się po ok. 30-60 minutach od zakończenia wlewu) | |||
#*W przypadku krwawienia z żylaków przełyku zaleca się ich opaskowanie | |||
#*W przypadku krwawienia z żylaków żołądka zaleca się wstrzyknięcie kleju tkankowego (ew. trombiny) | |||
#Za niepowodzenie leczenia uznaje się brak zatrzymania krwawienia w ciągu 24 godzin od przyjęcia lub nawrót istotnego klinicznie krwawienia w ciągu 5 dni. | |||
#*W razie niepowodzenia leczenia endoskopowego dopuszczalne jest założenie sondy Sengstakena-Blakemora (lub ekwiwalentnej) na czas nie przekraczający 24 h (napełnia się najpierw jedynie balon żołądkowy, a jeżeli krwawienie trwa nadal - balon przełykowy)<br>''a następnie'' | |||
#*Ponowna próba leczenia endoskopowego (w tym implantacja na 7-14 dni stentu ''SX-Ella Danis'') | |||
#*TIPS lub leczenie chirurgiczne | |||
== Zapobieganie nawrotom krwawienia == | |||
Wtórna prewencja krwawienia z żylaków obejmuje jednoczesne stosowanie β-blokerów i leczenie endoskopowe. Zabiegi endoskopowe powinny być powtarzane aż do czasu całkowitego wyeradykowania żylaków, co 2 (1-4) tygodnie. | |||
'''Nie''' zaleca się stosowania w prewencji wtórnej skleroterapii - zarówno jako jedynej metody, jak i w połączeniu z opaskowaniem. | |||
==Zobacz także== | |||
*[[Krwawienie z żylaków przełyku - wytyczne BSG (2015)|Wytyczne British Society of Gastroenterology (2015)]] | |||
== Bibliografia == | |||
#ASGE Standards of Practice Comittee, Joo Ha Hwang i in. [http://www.giejournal.org/article/S0016-5107%2813%2902139-1/fulltext ''The role of endoscopy in the management of variceal hemorrhage''] Gastrointestinal Endoscopy.2014 vol. 80 (2) pp. 221-227. DOI:10.1016/j.gie.2013.07.023. | |||
#Jorge L. Herrera. ''Management of Acute Variceal Bleeding.'' Clinics in Liver Disease. 18 (2014). s. 347-357. | |||
#Mariusz Rosołowski i in. [http://www.termedia.pl/Czasopismo/-41/pdf-22688-10?filename=Therapeutic%20and%20prophylactic.pdf" ''Therapeutic and prophylactic management of bleeding from oesophageal and gastric varices – recommendations of the Working Group of the National Consultant for Gastroenterology]''. Przegląd Gastroenterologiczny. 9(2), 2014. s. 63-68. DOI: 10.5114/pg.2014.42497 | |||
#Douglas A. Simonetto i in. ''Primary Prophylaxis of Variceal Bleeding.'' Clinics in Liver Disease. 18 (2014). s. 335-345. | |||
{{DEFAULTSORT: żylaków przełyku, krwawienie z}} | |||
[[Kategoria:Choroby]] | |||
[[Kategoria:Choroby wątroby]] | |||
[[Kategoria:Grupa Robocza Konsultanta Krajowego w dziedzinie gastroenterologii]] | |||
[[Kategoria:Standardy, wytyczne i zasady postępowania]] | |||
[[Kategoria:Wszystkie artykuły]] | |||
Aktualna wersja na dzień 13:27, 1 lut 2016
Zapobieganie i leczenie krwawień z żylaków - rekomendacje Grupy Roboczej Konsultanta Krajowego w dziedzinie gastroenterologii uzupełnione informacjami z piśmiennictwa.
Rozpoznanie żylaków przełyku i krwawienia
Podstawą rozpoznania żylaków przełyku jest wykonanie gastroskopii.
U wszystkich pacjentów z marskością wątroby należy wykonać gastroskopię w celu ewentualnego potwierdzenia obecności żylaków przełyku lub żołądka. Kolejne, kontrolne gastroskopie powinny być wykonywane w następujących odstępach czasu:
- co 3 lata u pacjentów ze skompensowaną marskością wątroby, bez żylaków w ostatnim badaniu
- co 2 lata w przypadku stwierdzenia małych żylaków
- co roku w przypadku dekompensacji marskości wątroby
W endoskopowej ocenie żylaków zalecane jest stosowanie skali 3-stopniowej:
- małe (do 5 mm), o prostym przebiegu, nieznacznie uniesione ponad powierzchnię błony śluzowej
- średnie, kręte, zajmujące mniej niż 1/3 światła przełyku
- duże, zajmujące ponad 1/3 światła przełyku
W praktyce można podzielić żylaki na małe (do 5 mm) i duże (ponad 5 mm).
Objawy aktywnego bądź przebytego krwawienia:
- aktywne krwawienie z żylaka
- zmiana typu "białego czopa" (czop fibrynowy) na żylaku
- skrzep widoczny na żylaku
- brak innych niż żylaki zmian, które mogłyby być źródłem krwawienia
Ocena ryzyka krwawienia z żylaków przełyku u pacjenta z marskością wątroby
Ryzyko krwawienia z żylaków przełyku u pacjenta z marskością wątroby bez żylaków w chwili badania wynosi 2% na rok. Jeśli obecne są małe żylaki wzrasta ono do 5%, a przy żylakach dużych - do 15% na rok. Czynniki ryzyka wystąpienia pierwszego krwawienia z żylaków:
- wielkość żylaków (duże, a nie średnie czy małe)
- oznaki zagrażającego krwawienia na powierzchni żylaków w postaci czerwonych pręg i punktów (nawet w przypadku małych żylaków)
- zaawansowana niewydolność wątroby (klasa B lub C w klasyfikacji Childa-Turcotte'a-Pugh, niezależnie od wielkości żylaków
- wysokie ciśnienie w żyle wrotnej lub wątrobowy gradient ciśnienia żylnego (HVPG) > 12 mmHg
Wystąpienie przynajmniej jednego z tych czynników jest wskazaniem do wdrożenia pierwotnej profilaktyki krwawienia z żylaków. Niezależnym czynnikiem ryzyka krwawienia z żylaków jest też wirusowa bądź alkoholowa etiologia marskości.
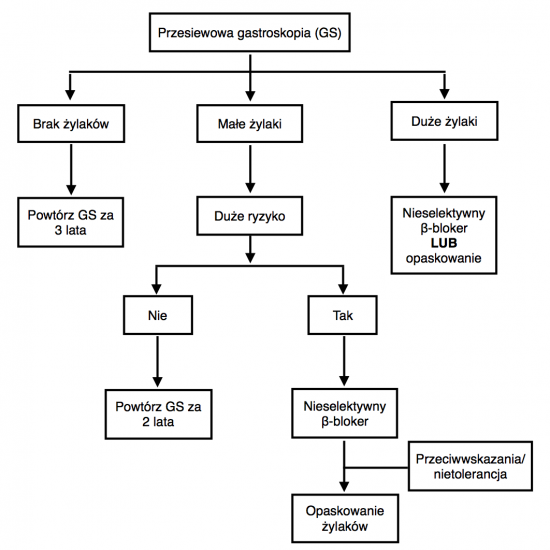
Zapobieganie pierwszemu krwawieniu z żylaków
Nie zaleca się stosowania nieselektywnych β-blokerów dla zapobiegania powstawaniu żylaków przełyku u pacjentów z marskością wątroby. W przypadku rozpoznania małych żylaków przełyku, nieselektywne β-blokery powinny być stosowane jedynie u pacjentów z dużym ryzykiem krwawienia. Pacjenci z dużymi żylakami wymagają prewencji pierwotnej krwawienia z zastosowaniem nieselektywnych β-blokerów.
Dawkowanie β-blokerów:
- Propranolol: dawka początkowa 2 x 20 mg/d, następnie zwiększanie do maksymalnej tolerowanej dawki bądź 2 x 160 mg/d. Można podawać preparat o przedłużonym działaniu raz dziennie, wieczorem.
- Karwedilol (znacznie obniża ciśnienie tętnicze, więc preferowany jest u pacjentów z nadciśnieniem): dawka początkowa 6,25 mg/d, zwiększana stopniowo do 12,5 mg/d.
Leczenie β-blokerem nie powinno być przerywane. U leczonych pacjentów nie ma potrzeby wykonywania okresowych gastroskopii.
U pacjentów, którzy nie tolerują leczenia β-blokerami zaleca się opaskowanie żylaków przełyku, jako prewencję pierwotną krwawienia. Po profilaktycznym opaskowaniu żylaków kontrolne gastroskopie powinny być wykonywane co 6 miesięcy.
Nie zaleca się stosowania w prewencji pierwotnej krwawienia z żylaków nitratów, skleroterapii ani TIPS. W profilaktyce pierwotnej nie należy też łączyć leczenia β-blokerami i opaskowania.
Leczenie krwawienia z żylaków przełyku lub żołądka
- Zabezpieczenie dróg oddechowych. Intubację dotchawiczą należy rozważyć u pacjentów z:
- Zaburzeniami świadomości
- Masywnym krwotokiem wymagającym pilnej endoskopii
- Próba stabilizacji układu krążenia.
- Dostęp dożylny powinien być zabezpieczony przez dwa cewniki o dużej średnicy
- Średnie ciśnienie krwi powinno być utrzymywane w zakresie 80-100 mmHg, a częstość tętna ≤ 100
- W przypadku przetaczania krwi stężenie hemoglobiny/hematokryt nie powinny przekraczać 7-8 g%/25% (należy jednak uwzględnić wiek chorego i choroby współistniejące)
- Nie należy podawać świeżo mrożonego osocza ani koncentratu płytek krwi w celu korekcji zaburzeń krzepnięcia
- Od chwili pojawienia się objawów krwawienia z górnego odcinka przewodu pokarmowego należy podawać leki wazoaktywne
- Somatostatyna (u pacjentów starszych, z chorobami serca): bolus 250 μg i.v., następnie wlew 250-500 μg/h
- Oktreotyd: bolus 50 μg i.v., następnie wlew 50 μg/h
- Terlipresyna: 2 mg i.v. co 4 godziny przez 24-48 h, następnie 1 mg co 4 h
- Podawanie leku powinno być przerwane po wykluczeniu krwawienia z żylaków; w przeciwnym razie powinno być kontynuowane tak, by trwało łącznie 3-5 dni. Po przerwaniu podawania leku wazoaktywnego należy włączyć do leczenia β-bloker.
- U każdego pacjenta z marskością wątroby i krwawieniem z górnego odcinka przewodu pokarmowego należy wdrożyć profilaktykę antybiotykową trwającą do 7 dni
- fluorochinolony dożylnie lub doustnie, np. ciprofloksacyna 400 mg/d i.v. lub norfloksacyna 2 x 400 mg p.o. (klasa A w klasyfikacji C-T-P)
- ceftriakson dożylnie, 1-2 g/d i.v. (klasy B i C)
- Tak szybko, jak to tylko możliwe (ale nie później niż po 12 h od przybycia pacjenta do szpitala) należy wykonać badanie endoskopowe. Zawsze należy wziąć pod uwagę intubację dotchawiczą przed badaniem.
- Wykonanie badania powinno być poprzedzone podaniem leku wazoaktywnego i antybiotyku
- W celu ułatwienia znalezienia źródła krwawienia innego niż żylaki przełyku, należy przed badaniem podać erytromycynę (250 mg w ok. 15-20-minutowym wlewie; gastroskopia powinna odbyć się po ok. 30-60 minutach od zakończenia wlewu)
- W przypadku krwawienia z żylaków przełyku zaleca się ich opaskowanie
- W przypadku krwawienia z żylaków żołądka zaleca się wstrzyknięcie kleju tkankowego (ew. trombiny)
- Za niepowodzenie leczenia uznaje się brak zatrzymania krwawienia w ciągu 24 godzin od przyjęcia lub nawrót istotnego klinicznie krwawienia w ciągu 5 dni.
- W razie niepowodzenia leczenia endoskopowego dopuszczalne jest założenie sondy Sengstakena-Blakemora (lub ekwiwalentnej) na czas nie przekraczający 24 h (napełnia się najpierw jedynie balon żołądkowy, a jeżeli krwawienie trwa nadal - balon przełykowy)
a następnie - Ponowna próba leczenia endoskopowego (w tym implantacja na 7-14 dni stentu SX-Ella Danis)
- TIPS lub leczenie chirurgiczne
- W razie niepowodzenia leczenia endoskopowego dopuszczalne jest założenie sondy Sengstakena-Blakemora (lub ekwiwalentnej) na czas nie przekraczający 24 h (napełnia się najpierw jedynie balon żołądkowy, a jeżeli krwawienie trwa nadal - balon przełykowy)
Zapobieganie nawrotom krwawienia
Wtórna prewencja krwawienia z żylaków obejmuje jednoczesne stosowanie β-blokerów i leczenie endoskopowe. Zabiegi endoskopowe powinny być powtarzane aż do czasu całkowitego wyeradykowania żylaków, co 2 (1-4) tygodnie.
Nie zaleca się stosowania w prewencji wtórnej skleroterapii - zarówno jako jedynej metody, jak i w połączeniu z opaskowaniem.
Zobacz także
Bibliografia
- ASGE Standards of Practice Comittee, Joo Ha Hwang i in. The role of endoscopy in the management of variceal hemorrhage Gastrointestinal Endoscopy.2014 vol. 80 (2) pp. 221-227. DOI:10.1016/j.gie.2013.07.023.
- Jorge L. Herrera. Management of Acute Variceal Bleeding. Clinics in Liver Disease. 18 (2014). s. 347-357.
- Mariusz Rosołowski i in. " Therapeutic and prophylactic management of bleeding from oesophageal and gastric varices – recommendations of the Working Group of the National Consultant for Gastroenterology. Przegląd Gastroenterologiczny. 9(2), 2014. s. 63-68. DOI: 10.5114/pg.2014.42497
- Douglas A. Simonetto i in. Primary Prophylaxis of Variceal Bleeding. Clinics in Liver Disease. 18 (2014). s. 335-345.