Krwawienie z górnego odcinka przewodu pokarmowego - wytyczne ESGE (2015)
Przejdź do nawigacji
Przejdź do wyszukiwania
Postępowanie w nieżylakowym krwawieniu z górnego odcinka przewodu pokarmowego - wytyczne European Society of Gastrointestinal Endoscopy (ESGE) - 2015
Zalecenia podstawowe
| Ocena wstępna i resuscytacja |
|
| Stratyfikacja pod względem ryzyka |
|
| Postępowanie przed badaniem endoskopowym |
|
| Leczenie endoskopowe |
|
| Postępowanie po leczeniu endoskopowym |
|
Zalecenia szczegółowe
Niezwłoczna ocena i wyrównanie stanu hemodynamicznego
- Celem resuscytacji hemodynamicznej jest wyrównanie hipowolemii wewnątrznaczyniowej i poprawa perfuzji tkanek.
- Badania wykazały, że działanie to zmniejsza śmiertelność z powodu ONK
- Jak dotąd brak jest rozstrzygających wyników prób klinicznych dotyczących strategii przetaczania płynów u pacjentów z niekontrolowanym krwotokiem.
Strategia ograniczonego przetaczania krwi
- Należy dążyć do utrzymania stężenia hemoglobiny w granicach 7-9 g%.
- U pacjentów z poważnymi chorobami współistniejącymi (np. z chorobą niedokrwienną mięśnia sercowego) rozważyć należy utrzymanie wyższych wartości docelowych tego stężenia.
Stosowanie zatwierdzonego narzędzia do stratyfikacji pacjentów pod względem ryzyka konieczności wykonania pilnej gastroskopii.
- Stratyfikacja pacjentów pod względem ryzyka ułatwia podjęcie decyzji o czasie wykonania gastroskopii i wypisaniu pacjenta ze szpitala.
- ESGE zaleca stosowanie do tego celu punktacji Glasgow-Blatchford.
- Pacjenci mający 0-1 pkt. GBS nie wymagają wykonywania pilnej gastroskopii ani hospitalizacji. Przed zwolnieniem ze szpitala powinni być oni poinformowani o ryzyku nawrotu krwawienia oraz otrzymać zalecenie utrzymywania kontaktu ze zwalniającym szpitalem.
Postępowanie z pacjentami przyjmującymi leki przeciwzakrzepowe
- Zaleca się przerwanie leczenia antagonistami wit. K i wyrównanie spowodowanej przez te leki koagulopatii. Należy przy tym brać pod uwagę ryzyko sercowo-naczyniowe pacjenta i skonsultować się z kardiologiem.
- U pacjentów niestabilnych hemodynamicznie należy PRZED wykonaniem gastroskopii podać wit. K (5-10 mg)[1] wraz z koncentratem kompleksu protrombiny (a w razie jego braku - świeżo mrożonym osoczem). O ile pozwala na to sytuacja kliniczna, należy przed wykonaniem gastroskopii obniżyć INR poniżej 2,5.
- U pacjentów stabilnych hemodynamicznie można ograniczyć się jedynie do podania wit. K.
- U pacjentów z ONK zalecane jest czasowe odstawienie nowych bezpośrednich doustnych leków przeciwzakrzepowych (Direct Oral Anticoagulants, DOAC) w porozumieniu z kardiologiem/hematologiem. U pacjentów z zagrażającym życiu krwotokiem można rozważyć podanie koncentratu kompleksu protrombiny lub, jedynie w przypadku dabigatranu, wykonanie hemodializy[2].
- U pacjentów stosujących leki przeciwpłytkowe zaleca się stosowanie poniższego algorytmu[3]:
Leczenie farmakologiczne
- U pacjewntów z ONK oczekujących na badanie endoskopowe zaleca się wdrożenie leczenia inhibitorem pompy protonowej (IPP): bolus dożylny 80 mg, a następnie wlew ciągły 8 mg/h. Leczenie to nie powinno powodować opóźnienia wykonania badania endoskopowego.
- Nie zaleca się podawania kwasu traneksamowego.
- Nie zaleca się podawania somatostatyny ani jej analogów.
- U pacjentów z ciężkim bądź aktywnym krwawieniem zaleca się dożylne podanie erytromycyny (250 mg) 30-120 minut przed wykonaniem badania endoskopowego.
Płukanie żołądka i intubacja dotchawicza
- Nie zaleca się rutynowego zakładania zgłębnika nosowo- bądź ustno-żołądkowego i wykonywania płukania żołądka[4].
- W celu zapobieżenia zachłyśnięciu sugeruje się wwykonanie intubacji dotchawiczej u pacjentów z:
- wymiotami treścią krwistą
- encefalopatią
- pobudzeniem psychoruchowym
Czas wykonania badania endoskopowego
- ESGE zaleca przyjęcie następujących określeń dla badań endoskopowych wykonywanych u pacjentów z objawami ONK:
- bardzo pilne - wykonywane w czasie krótszym niż 12 godzin od chwili zgłoszenia się pacjenta do szpitala
- pilne - wykonywane w ciągu 24 h od chwili zgłoszenia się pacjenta
- odroczone - wykonywane ponad 24 h od chwili zgłoszenia się pacjenta
- U pacjentów z ONK zaleca się wykonywanie badania w trybie pilnym po uzyskaniu stabilizacji parametrów hemodynamicznych
- U pacjentów wysokiego ryzyka czyli:
- z objawami niestabilności hemodynamicznej (hipotonią, tachykardią) pomimo przetaczania płynów
- z wymiotami treścią krwistą/krwistym aspiratem ze zgłębnika po zgłoszeniu się do szpitala
- z przeciwwskazaniami do przerwania leczenia przeciwzakrzepowego
- zaleca się wykonanie badania w trybie bardzo pilnym[5]
- Wykonanie gastroskopii u stabilnego hemodynamicznie pacjenta bez poważnych obciążeń przyjętego do SOR w 46% przypadków umożliwia jego wypisanie do domu bez przyjmowania do szpitala. Pacjentów z GBS = 0 można wypisać do domu bez wykonywania gastroskopii.
- Zaleca się utrzymywanie dyżuru telefonicznego doświadczonego endoskopisty i pielegniarki endoskopowej dla zapewnienia możliwości wykonania badania endoskopowego przez całą dobę i wszystkie dni tygodnia.
Postępowanie endoskopowe
Diagnostyka endoskopowa
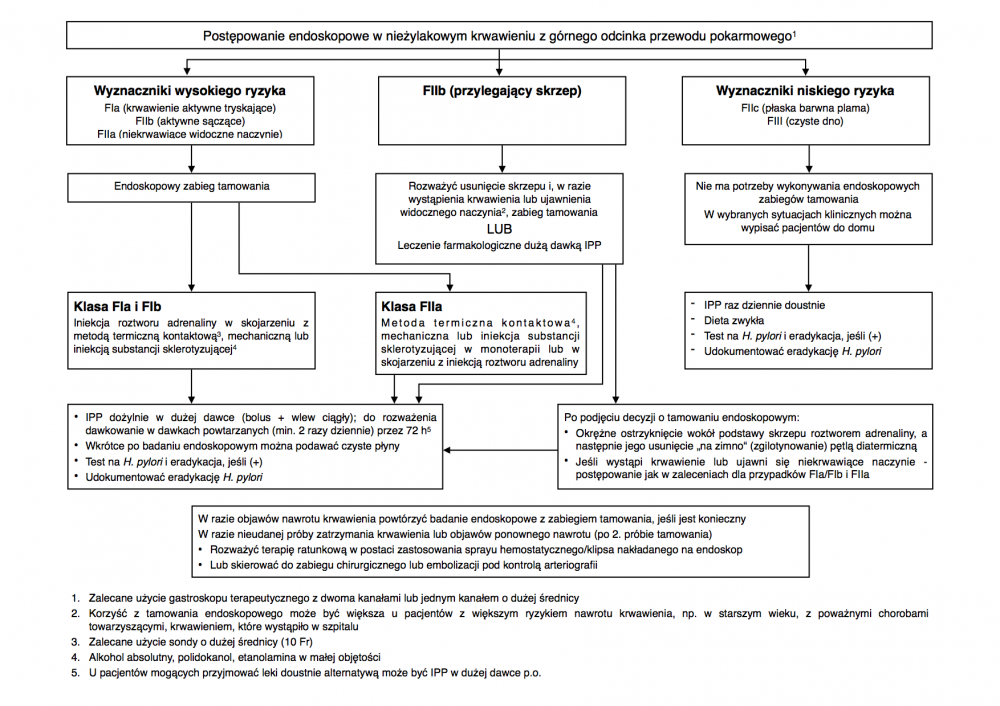
- Zaleca się używanie klasyfikacji Forresta (F) dla umożliwienia różnicowania krwawiących wrzodów trawiennych obciążonych małym i dużym ryzykiem[6].
- Wrzody trawienne z tryskającym bądź sączącym krwawieniem (odpowiednio: FIa i FIb) lub z niekrwawiącym widocznym naczyniem (FIIa) powinny zostać zaopatrzone endoskopowo ze względu na duże ryzyko utrzymywania się krwawienia lub jego nawrotu.
- W przypadku wrzodów ze skrzepem przywartym do dna (FIIb) należy rozważyć zerwanie skrzepu; jeśli po wykonaniu tej czynności wystąpi aktywne krwawienie lub zostanie ujawnione widoczne naczynie, należy zastosować leczenie endoskopowe.
- Wrzody z barwną plamą w dnie (FIIc) lub o czystym dnie (FIII) nie zaleca się leczenia endoskopowego. Wybrani pacjenci z tej gupy mogą zostać wypisani z zaleceniem standardowego leczenia IPP.
- Nie zaleca się rutynowego stosowania techniki powiększania obrazu ani sondy dopplerowskiej do oceny objawów krwawienia z owrzodzenia.
Leczenie endoskopowe
- W przypadku wrzodów aktywnie krwawiących (FIa i FIb) zaleca się połączenie iniekcji roztworu adrenaliny z inną metodą endoskopowego tamowania krwawienia (kontaktową metodą termiczną[7], metodą mechaniczną bądź wstrzyknięciem substancji sklerotyzującej). Nie zaleca się stosowania wstrzyknięcia roztworu adrenaliny jako jedynej metody tamowania krwawienia.
- W przypadku wrzodów z widocznym niekrwawiącym naczyniem (FIIb) zaleca się zastosowanie którejś z trzech powyższych metod samodzielnie bądź w połączeniu z iniekcją roztworu adrenaliny. Nie zaleca się stosowania wstrzyknięcia roztworu adrenaliny jako jedynej metody.
- W przypadku, gdy powyższe metody zawiodą ESGE zaleca użycie sprayu hemostatycznego (Hemospray) bądź klipsa zakładanego na endoskop (OVESCO) jako terapii ratunkowej.
- W przypadku związanych z kwaśną treścią żołądkową krwawiących zmian nie będących wrzodami (np. zapalenie nadżerkowe żołądka, dwunastnicy bądź przełyku) zaleca się leczenie IPP w wysokiej dawce. Wybrani pacjenci mogą zostać wypisani do domu.
- W krwawieniu ze zmiany Mallory-Weissa należy zastosować standardowe leczenie endoskopowe. Jeśli zmiana Mallory-Weissa nie krwawi wystarczy leczenie wysoką dawką IPP.
- Zmiany Dieulafoy powinny być zaopatrzone z wykorzystaniem metod termicznych lub mechanicznych (klipsy hemostatyczne pod założenie podwiązki gumowej) skojarzonych ewentualnie z iniekcją roztworu adrenaliny. W przypadku niepowodzenia bądź niemożności zastosowania leczenia endoskopowego należy rozważyć leczenie chirurgiczne bądź embolizację pod kontrolą arteriografii.
- W przypadku krwawienia z ekstazji naczyniowych w górnym odcinku przewodu pokarmowego zalecane jest leczenie endoskopowe, brak jest jednak wystarczających danych by wskazać konkretną technikę.
- Jeśli źródłem krwawienia jest nowotwór górnego odcinka przewodu pokarmowego zaleca się próbę leczenia endoskopowego dla uniknięcia zabiegu chirurgicznego i zmniejszenia ilości przetaczanej krwi, jednak żadna z technik endoskopowych nie zdaje się przynosić długotrwałego efektu.
Postępowanie po zabiegu endoskopowym
- U wszystkich pacjentów, u których tamowano krwawienie, bądź ze skrzepem przywartym do dna owrzodzenia, u których nie wykonywano zabiegu, zaleca się dożylne podawanie przez 72 h po badaniu IPP w dużej dawce (bolus 80 mg, a następnie wlew ciągły 8 mg/h).
- U pacjentów tych można też rozważyć podawanie IPP w formie powtarzanych wstrzyknięć (80 mg co najmniej dwa razy dziennie). Jeśli pacjent toleruje leki doustne, możliwe jest też pdoawanie IPP doustnie w dużej dawce (80 mg, następnie 40-80 mg dwa razy dziennie).
- W przypadku pojawienia się klinicznych objawów nawrotu krwawienia zaleca się wykonanie powtórnej gastroskopii z odpowiednim zabiegiem tamowania. Jeśli zabieg się nie powiedzie zalecane jest wykonanie embolizacji przezcewnikowej bądź leczenie chirurgiczne.
- Nie zaleca się rutynowego wykonywania kontrolnej gastroskopii u pacjentów po skutecznym zabiegu tamowania krwawienia. Wykonanie takiego badania można rozważyć w odniesieniu do wybranych pacjentów z wysokim ryzykiem nawrotu krwawienia.
- U pacjentów z krwawieniem z owrzodzenia trawiennego zaleca się wykonanie testu ureazowego już podczas pierwszej gastroskopii i, w przypadku pozytywnego wyniku testu, wdrożenie antybiotykoterapii[8]. Należy potwierdzić i udokumentować skuteczność przeprowadzonego leczenia eradykacyjnego.
- U pacjentów ze wskazaniami do przewlekłego leczenia antykoagulacyjnego powinno ono zostać ponownie wzdrożone po opanowaniu krwawienia. Czas ponownego rozpoczęcia leczenia musi być wyznaczony indywidualnie, ale wydaje się, że u większości pacjentów włączenie pochodnej kumaryny pomiędzy 7. a 15. dniem po krwawieniu jest bezpieczne i skutecznie zapobiega powikłaniom zakrzepowo-zatorowym. U pacjentów z dużym ryzykiem takich powikłań wskazane może być wcześniejsze (przed 7. dniem) wdrożenie leczenia przeciwzakrzepowego lub pomostowej terapii heparyną niefrakcjonowoaną bądź drobnocząsteczkową.
- U pacjentów wymagających leczenia dwoma lekami przeciwpłytkowymi należy dołączyć IPP.
Uwagi
- ↑ Podanie witaminy K ma zapobiec "koagulopatii z odbicia" po zużyciu podanych czynników krzepnięcia
- ↑ Skuteczność tych działań jest niepewna. Nieskuteczne jest podawanie wit. K i świeżo mrożonego osocza.
- ↑ Badania wykazują, że u pacjentów przyjmujących aspirynę w małej dawce, jako wtórną profilaktykę chorób sercowo-naczyniowych odstawienie leku po ONK zwiększa umieralność. Ani aspiryna, ani klopidogrel nie wpływają też na gojenie się wrzodów u pacjentów leczonych inhibiorami pompy protonowej.
- ↑ Płukanie żołądka może mieć znaczenie diagnostyczne przy różnicowaniu krwawienia z dolnego i z górnego odcinka przewodu pokarmowego; cechuje się przy tym niską czułością (44%) przy wysokiej swoistości (95%). Do określenia ciężkości krwawienia równie dobrze nadaje się ocena parametrów hemdynamicznych i morfologii krwi. Płukanie żołądka nie ma wpływu na oczyszczenie żołądka przed gastroskopią.
- ↑ Wykazano, że wykonanie badanie w trybie bardzo pilnym vs. pilnym wpływa na ilość przetaczanej krwi u pacjentów z krwistymi wymiotami/krwistym aspiratem, nie ma natomiast wpływu na ten parametr u pacjentów z wymiotami fusowatymi. Podobnie, badanie w trybie bardzo pilnym miało pozytywny wpływ na śmiertelność tylko u pacjentów z GBS >11.
- ↑ Inne, poza klasyfikacją Forresta, czynniki wysokiego ryzyka niepowodzenia leczenia endoskopowego bądź wystąpienia zdarzeń niepożądanych to: duży rozmiar wrzodu (ponad 2 cm), duża średnica niekrwawiącego widocznego naczynia, obecność krwi w świetle żołądka oraz lokalizacja wrzodu na tylnej ścianie opuszki dwunastnicy bądź na bliższej części krzywizny mniejszej żołądka
- ↑ Jeśli chodzi o bezkontaktowe metody termiczne (np. APC), to badania wykazały ich skuteczność podobną jak przypadku metod kontaktowych bądź wstrzykiwania środków sklerotyzujących (np. polidokanolu, kleju fibrynowego, alkoholu absolutnego), jednak dane są bardzo ograniczone
- ↑ Ze względu na wysoki odsetek fałszywie negatywnych wyników testu ureazowego wykonywanego w trakcie krwawienia, u pacjentów z wynikiem negatywnym zaleca się jego weryfikację w późniejszym czasie.
Bibliografia
- Ian M. Gralnek, i in.. Diagnosis and management of nonvariceal upper gastrointestinal hemorrhage: European Society of Gastrointestinal Endoscopy (ESGE) Guideline. „Endoscopy”. 47, s. a1-a46, 2015.